|
||||
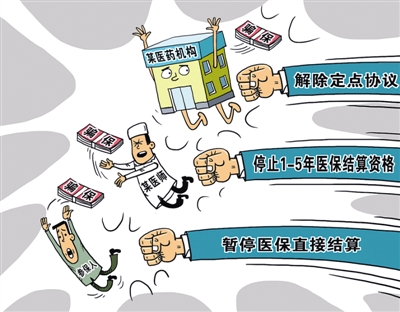
通知明确,定点医药机构发生欺诈骗保等违约行为的,一律解除服务协议,被解除服务协议的定点医药机构,3年内不得申请医保定点;对查实具有骗取医保基金等违规行为的医师,给予停止1~5年医保结算资格的处理;对具有骗取医保基金或倒卖药品等违规行为的参保人,可给予暂停医保直接结算等处理。 据介绍,医保经办机构与定点机构签订的服务协议,是医保基金监管的主要手段之一。通过加强协议管理,强化协议约束力,让违反协议的机构付出代价,将对欺诈骗保行为产生有力震慑,并推动构建打击欺诈骗保行为的长效机制。 此前,国家医保局部署了打击欺诈骗取医疗保障基金专项行动“回头看”,开通了举报投诉电话和微信举报通道,制定了举报奖励机制,鼓励公民、法人或其他社会组织对医保经办机构工作人员,定点医疗机构、定点零售药店及其工作人员以及参保人员等涉嫌欺诈骗保的行为进行举报,并对查证属实线索的举报人给予奖励。通过一系列“组合拳”,对欺诈骗保行为保持高压态势。 ■新闻链接 未来医保要全程监控 近日,国家医保局召开新闻发布会,介绍打击欺诈骗保工作的有关情况。国家医保局监管组牵头人黄华波表示,目前医保基金监管形势较为严峻,各类欺诈骗保行为时有发生,严重影响了基金安全,损害了人民群众的利益,也抹黑了党和政府的形象。 聚焦三个重点领域 综合判断当前医保基金监管工作形势,医保局决定在全国范围内开展专项行动“回头看”,并已下发《通知》进行专门部署。 据黄华波介绍,“回头看”将聚焦三个重点领域:一是医疗机构,重点查处诱导参保人员住院、盗刷和冒用参保人员社会保障卡、伪造医疗文书或票据、协助参保人员套取医保基金、虚记或多记医疗服务费用等行为。二是零售药店,重点查处串换药品,刷卡套取基金等行为。三是参保人员,重点查处通过票据作假骗取基金等行为。 记者了解到,此次专项行动是医保局组建以来的第一个专项行动,也是医保制度建立以来第一次专门打击欺诈骗保行为的全国性专项行动。 医保基金监管 仍有很多漏洞 在业内人士看来,骗保行为屡禁不止,既表明了上述专项行动的必要性,也反映出医保基金监管仍有很多漏洞。 黄华波强调,在专项行动关键时期,爆出手段猖獗、性质恶劣的沈阳骗保案,令人震惊、影响极坏,反映出医保基金监督管理仍是医保工作的重要短板,各地专项行动仍需加大力度。因此医保局决定开展“回头看”。 记者了解到,下一步,国家医保局将加快建立基金监管长效机制,加快医保监管立法,完善智能监控体系,实行部门联动。 医保基金是民众的救命钱,而社会医疗保险是我国一项重要的民生工程,国家每年都投入了大量的财政资金支持。数据显示,2017年全国财政医疗卫生支出预算超1.4万亿元。 而现如今所面临的现状是,一边是新药调入、基药目录扩容等为医保基金带来的压力,部分地区存在超支风险。另一边则是套取、骗取医保资金所带来的流失和浪费。业内人士表示,类似沈阳骗保的行为,还有很多。 用大数据全程监控医保 清华大学医院管理研究院教授杨燕绥表示,必须通过智能审核系统及其背后的知识库,实现标准化信息化智能化监管,通过全程监控,医保的每一分钱花到哪里都能看得见。 她表示,医保人力很少但医院业务量很大,通过人工监管是不太可能实现的。不管是医院还是药店,目前智能办法和第三方的知识库都是有的,但政府需要规划如何与第三方合作、购买服务等,知识库的建设也需要有培育和识别的过程。 记者了解到,智能审核系统背后的知识库,如临床知识库,能破解违规用药等问题,此前在部分地区,如广西自治区的柳州市,已有一些实践经验。 据长江日报 |
| 3上一篇 下一篇4 |